Wunsch und Realität Warum sprechen wir so oft von Partizipation von Menschen mit Diabetes – aber die Realität lässt doch leider oft zu wünschen übrig? Dr. Jens Kröger sagt Ihnen, warum das meist genauso ist.
Schaut man bei Wikipedia nach dem Begriff der partizipativen Entscheidungsfindung (PEF), dann findet man folgende Definition: "Beteiligung, Teilhabe, Teilnahme, Mitwirkung, Mitbestimmung, Mitsprache, Einbeziehung". Hierbei werden die Bereiche der Soziologie, Pädagogik, Kunst, Architektur und Politik benannt. Die Medizin findet man nicht, dabei hat sich in den letzten Dekaden das Shared Decision Making als eine anzustrebende Form der Interaktion zwischen Ärzt:innen und Patient:innen etabliert (Härter). Schaut man sich die Publikationen der letzten Jahre an, so wird die PEF insbesondere in den Bereichen der Onkologie, Orthopädie, Kardiologie, Psychologie und Rehamedizin beschrieben. In einem Review von Saheb et. al (Saheb) wurde eine positive Assoziation zwischen der PEF und der individuellen Entscheidungsqualität, dem Wissen und der Risikoeinschätzung von Menschen mit Typ-2-Diabetes beschrieben. Den endgültigen Durchbruch, die PEF in einen strukturierten Behandlungsprozess als wesentlichen Bestandteil zu integrieren, hat die Veröffentlichung der Nationalen Versorgungsleitlinie Typ-2-Diabetes 2021 gebracht.
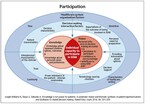
Partizipative Entscheidungsfindung (PEF) in der Versorgung
Die PEF entspricht nach Härter "einem Interaktionsprozess mit dem Ziel, unter gleichberechtigter aktiver Beteiligung von Patient und Arzt auf Basis geteilter Information zu einer gemeinsamen verantworteten Übereinkunft zu kommen".
- Dies stellt einen mündigen, informierten Menschen mit Diabetes in den Mittelpunkt des Handelns
- Menschen mit Diabetes und Ärzt:innen begegnen sich in diesem Modell als gleichberechtigte Partner
- Als Voraussetzung gilt auf der Seite der Behandler:innen eine ethische Grundhaltung, die ein Selbstbestimmungsrecht des Menschen mit Diabetes als Wert an sich akzeptiert und eine Patientenzentrierung anstrebt
- Im PEF-Modell finden mögliche Autonomiewünsche der Menschen mit Diabetes als auch ihre Bedürfnisse nach Anlehnung und Anleitung durch das Diabetesteam eine individuelle Berücksichtigung
Partizipative Entscheidungsfindung (PEF) als politischer Prozess
Die PEF beinhaltet aber auch eine Beteiligung im Rahmen eines politischen Prozesses. So heißt es bei Wikipedia:
- PEF bedeutet eine Teilhabe und Beteiligung an politischen Willens- und Entscheidungsprozessen.
- PEF sind Verhaltensweisen von Bürgern (n. Max Kaase) allein oder in der Gruppe nach Einflussnahme auf den verschiedenen Ebenen des politischen Systems.
- Dies umfasst:
- Verfasste bzw. institutionalisierte Formen (Parteien, Gewerkschaften etc.)
- Nicht verfasste Formen (Bürgerinitiativen, neue soziale Bewegungen, Beteiligung an Petitionen, E-Partizipation im Web)
Darum besteht ein Bedarf der PEF im Versorgungsprozess:
- Evidenzbasierte Therapieoptionen haben in den letzten Jahren durch den wissenschaftlichen Fortschritt zugenommen.
- Dadurch bestehen zunehmend Wahloptionen, die sich hinsichtlich der Ergebnisse, Risiken und Nutzen unterscheiden können.
- Dies gilt für potenziell akut lebensbedrohliche Erkrankungen wie auch für chronisch lebensbegleitende Erkrankungen des Diabetes mellitus
- Die Perspektive der Menschen mit Diabetes, ihre Vorstellungen und Werte, ihre Risikobereitschaft, ihre Sicherheitsbedürfnisse sollten daher schon aus seiner ethischen Haltung heraus Berücksichtigung finden.
- Menschen mit Diabetes können sich mittlerweile umfassend informieren, da auch Gesundheitsinformationen für medizinische Laien über das Internet verfügbar sind. Das Problem dabei ist, die Spreu vom Weizen zu trennen, und da besteht noch ein erhebliches Ungleichgewicht, gerade auch im Bereich der Diabetologie (positives Beispiel: Therakey®)
- Behandler:innen treffen zunehmend auf Menschen mit Diabetes, die gut informiert sind und sich aktiv an Behandlungsentscheidungen beteiligen wollen
Anspruch und Wirklichkeit
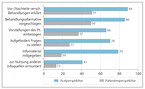
In Umfragen unter 14 600 deutschen Bürgern in den Jahren 2001 – 2012 äußerten sich die Teilnehmenden hinsichtlich der Fragestellung, welchen Behandlungsstil sie bevorzugen würden: 55 % wünschten sich die PEF, 23 % das paternalistische Modell und 18 % das Informationsmodell. In Umfragen unter 500 Ärzten stimmten 75 % für die PEF. In der Behandlungsrealität spiegelt sich dies jedoch nicht wider, Anspruch und Wirklichkeit können hier immer wieder weit auseinanderklaffen (n = 502 Ärzte und n = 1512 Bürger) (siehe Abb. 1).
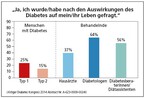
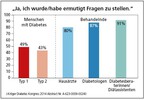
Auch in der DAWN-2-Studie aus dem Jahr 2014 finden sich hier ähnliche Diskrepanzen. Siehe die Antworten auf die Frage: "Wurden Nachfragen nach den Auswirkungen des Diabetes auf ihr Leben gestellt?" in Abbildung 2, und auf die Frage: "Wurden Sie ermutigt Nachfragen zu stellen?", siehe Abbildung 3.
Barrieren hinsichtlich der Umsetzung
Lagare et. al haben sich Gedanken gemacht, welche Barrieren es hinsichtlich der Umsetzung der PEF geben kann.
- Wahrgenommener und tatsächlicher Zeitdruck auf der Seite der Behandler:innen
- "Mensch ist aufgrund seiner Charakteristika und seiner klinischen Situation nicht für PEF-Ansatz geeignet"
- Es gibt Hinweise, dass sich Menschen, die sich eher eine passive Rolle im Entscheidungsprozess wünschen, besonders profitieren, da bei diesen Menschen die Selbstwirksamkeitserwartung geringer ist und nicht das Desinteresse im Vordergrund steht.
- PEF muss nicht notwendigerweise den Zeitaufwand erhöhen, es ist eine Frage der Struktur, wie man es in den Behandlungsprozess integriert.
Sowohl Behandler:innen wie auch betroffene Menschen müssen lernen mit diesem Konzept umzugehen, es ist also kein Selbstläufer.
Sicht des Behandlungsteams: Herausforderung der patientenorientierten Kommunikation
"Modell der Welt" hat der polnische Ingenieur und Linguist Alfred H.S. Korzybski diese Form der menschlichen Interaktion genannt. Jeder Mensch bringt hierbei sein eigenes Modell mit, welches geprägt ist von Sozialisation, Erfahrungen, Erziehung und Werten.
Im Großen und Ganzen lassen sich Patient:innen in drei Grundtypen* unterscheiden:
- Beziehungstyp
- Sachtyp
- Handlungstyp
Behandlungsteams sollten Patienten hinsichtlich ihrer Wesensart begegnen. Nur so fühlen sie sich von innen heraus verstanden und angenommen (Tab. 2).
Anspruch und Barrieren aus Sicht der Behandlungsteams:
Unser Anspruch im Rahmen der Behandlung von Menschen mit Diabetes ist hoch. Wir sind Experten der Erkrankung, wollen aber in der Kommunikation und Interaktion mit den Menschen mit Diabetes auch Partner, Problemlöser, Vertrauter sein.
Ein erfolgreiches Gespräch benötigt gute Rahmenbedingungen hinsichtlich der Organisation, Terminplanung, Vorbereitung, Gesprächsrahmen, Gesprächsstruktur und Gesprächsstrategie. Hinsichtlich der Kommunikationsstruktur sind folgende Punkte wichtig:
- Positive, einfache Sprache
- Klare Formulierungen
- Vermeiden von Fachbegriffen
- Empathie & emotionelle Intelligenz
- Hilfsbereitschaft und Lösungsorientierung
- Gemeinsame Entscheidungsfindung
Doch der Alltag zeigt immer wieder, dass die Zeit in der täglichen Praxisversorgung für diese Ansprüche fehlt bzw. nicht ausreichend vorhanden ist. In der diabetologischen Versorgung brauchen wir viel mehr honorierte Gesprächszeit für Diabetesteams, gerade um dem Anspruch der PEF gerecht zu werden.
Barrieren aus Sicht der Menschen mit Diabetes
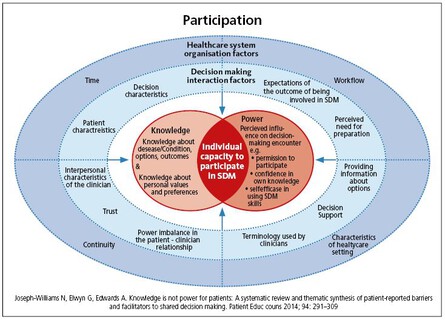
- Wissensungleichgewicht zwischen Diabetesteam und Menschen mit Diabetes
- Machtungleichgewicht zwischen Behandler:innen und Menschen mit Diabetes
- Durch die beteiligten Therapeuten eingeräumten Möglichkeiten zur Partizipation
Um eine PEF von Seiten der Menschen mit Diabetes positiv zu gestalten, geht es darum die individuellen Möglichkeiten zu fördern. Grundlage hierfür sind das Wissen, die Möglichkeiten und Selbstwirksamkeit des Einzelnen.
Chancen der Nationalen Versorgungsleitlinie Typ-2-Diabetes
Im Rahmen der nationalen Versorgungsleitlinie Typ-2-Diabetes wird die PEF in die Behandlungsstruktur integriert und gefordert. So heißt es:
- Menschen mit Typ-2-Diabetes und ihre Ärztin/ihr Arzt sollen initial und wiederholt im Erkrankungsverlauf gemeinsame individuelle Therapieziele vereinbaren und priorisieren.
- Vereinbarte Therapieziele sollen im Laufe der Behandlung regelmäßig und je nach Bedarf evaluiert und entsprechend der Ergebnisse weiter verfolgt und angepasst werden.
- Die Ärztin oder der Arzt soll die individuellen Therapieziele – und ggf. ihr begründetes Nicht-Erreichen – nachvollzierbar für die Patientin/den Patienten und betreuende Berufsgruppen dokumentieren und zur Verfügung zu stellen. Dies gilt auch für die Evaluation der Therapiezielerreichung.
Menschen mit Diabetes sollen hier für sich initial und regelmäßig im Verlauf ihre Lebensziele definieren und einordnen lernen (Tab. 3).
Grundlage Wissen der Menschen mit Diabetes (Tab. 4)
Die Nationale Versorgungsleitlinie bietet evaluierte Grundlagen an, um Menschen mit Diabetes eine bessere Einschätzung zur Erreichung der individuellen Ziele zu ermöglichen.
- Was ist ein HbA1c?
- Wie soll mein HbA1c eingestellt sein?
- Was bringt eine gute Blutzuckereinstellung und wo sind Grenzen?
- Wie wirken die unterschiedlichen Medikamente?
- Welche zusätzlichen Wirkungen habe ich ggf. neben der Blutzuckersenkung und inwieweit ist das für mich von Vorteil?
Wir können also die Menschen mit Diabetes mit diesen Materialien versorgen, damit sie aufgrund dieser Informationen gut gewappnet sind, an einer PEF teilzunehmen. Dabei sollten sie auch die Möglichkeit der Vorbereitung auf das Gespräch mit dem Diabetesteam gezielt nutzen und wir sollten diese Mitarbeit auch einfordern. Dies erleichtert für beide Seiten den gemeinsamen Prozess.
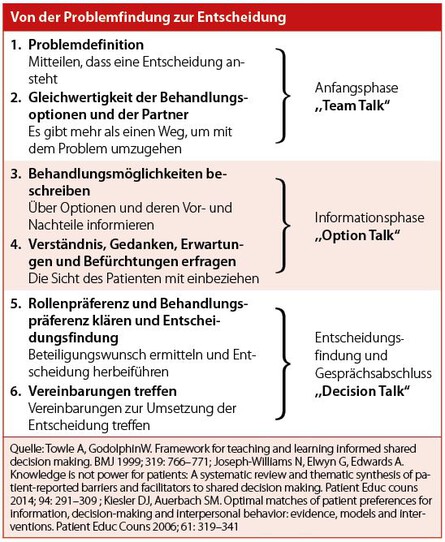
Wie kann man die PEF in die Behandlung integrieren?
Um die PEF in die tägliche Arbeit zu integrieren, bedarf es Strukturen, die die zeitlichen Ressourcen nicht weiter belasten. Hierbei kommt es im Team darauf an, Aufgaben zu beschreiben und von der Zuständigkeit her festzulegen. Wer? Was? Wann? Je besser dies festgelegt ist, desto besser kann es im strukturierten Behandlungsprozess eingebunden werden, ohne wesentliche zeitliche Ressourcen zu verbrauchen. Im Betreuungsprozess bieten sich dabei insbesondere Online-Termine zur weiteren Absprachen nach Aufgabenerledigung der Menschen mit Diabetes an. Folgendes Vorgehen würde sich anbieten:
- Problemdefinition und Beschreibung zusammen mit dem Menschen mit Diabetes
- Das Team beschreibt Behandlungs-/Schulungsmöglichkeiten und bittet um eine Mitarbeit der Menschen mit Diabetes zur PEF
- Menschen mit Diabetes bekommen vom Team Infomaterial ausgehändigt bzw. online-Quellen werden zur Verfügung gestellt
- Festlegung eines Folgetermins (vor Ort/online im Rahmen der Videosprechstunde), um Fragen aufzuarbeiten zu beantworten
- Gemeinsame Entscheidungsfindung hinsichtlich des weiteren Vorgehens
- Evaluation der gemeinsamen Entscheidung
|
|
Erschienen in: Diabetes-Forum, 2022; 34 (6) Seite 22-26